Aujourd’hui, le sommeil est souvent considéré comme une perte de temps. Il faudrait ainsi réussir à le réduire au maximum pour être plus productif.
Tout cela vient bien sûr d’une vision erronée du sommeil et de son fonctionnement. Grâce à de nombreux travaux de recherche depuis un siècle, nous avons enfin une meilleure compréhension de ce phénomène qui occupe un tiers de notre vie.
Alors que le manque de sommeil chronique se répand de plus en plus dans les pays industrialisés, avec des conséquences individuelles et sociales importantes, il est essentiel de mieux connaître le sommeil pour de gagner en qualité de vie. Dans cet épisode, je vous propose donc d’en apprendre plus sur ce phénomène, mais aussi d’identifier quelques leviers essentiels pour mieux dormir.
Si vous souhaitez en savoir plus sur le fonctionnement du sommeil, sur ses bénéfices et les manières de l’optimiser, je vous invite à écouter le podcast.
Où écouter le podcast ?
Si vous avez aimé cet épisode et que vous voulez être notifié(e) quand le prochain sera mis en ligne, rendez vous sur Youtube, iTunes, Google Podcasts, Deezer, Spotify, TuneIn et à vous abonner.
Et enfin, si vous souhaitez soutenir ce podcast, je vous invite à l’évaluer sur iTunes, cela aide beaucoup à lui donner de la visibilité.
Mentionné dans l’émission
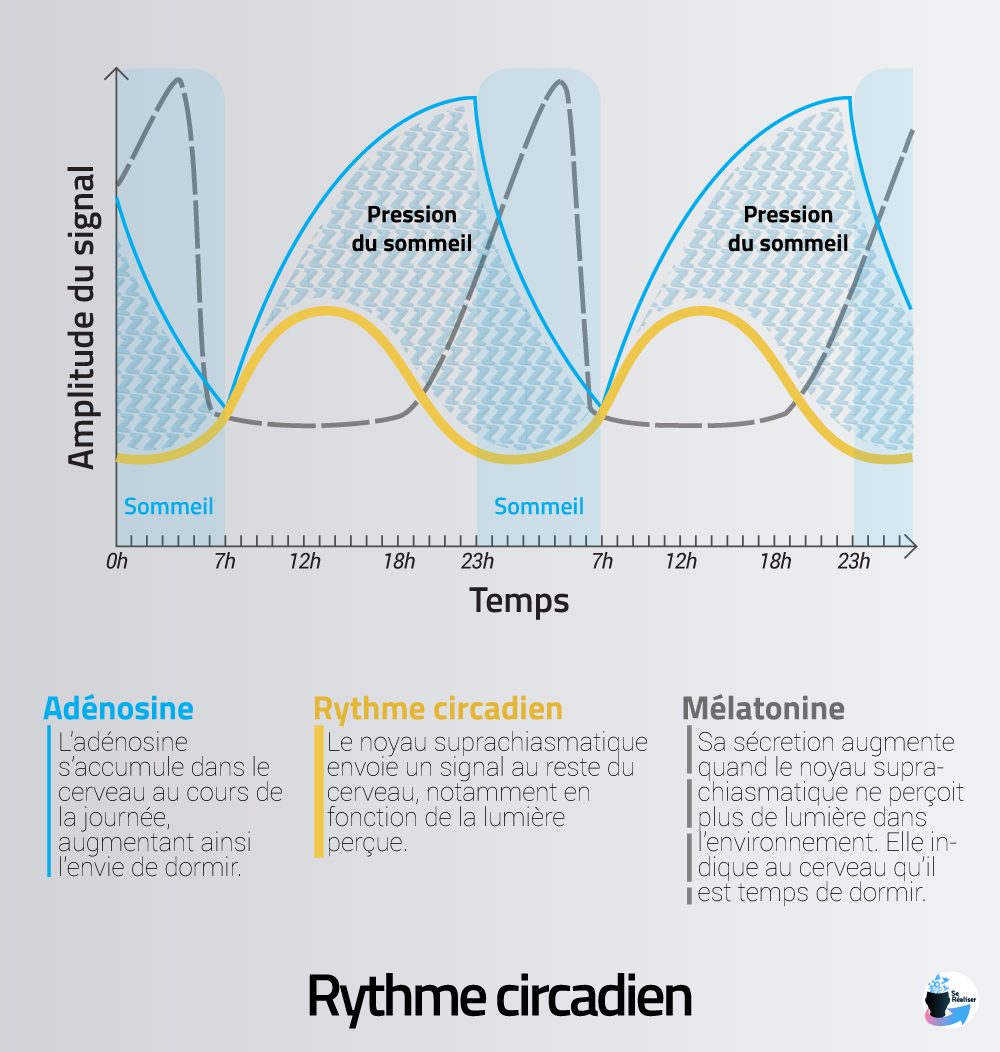
Les rythme circadien, qui guide l’alternance entre éveil et sommeil au quotidien :
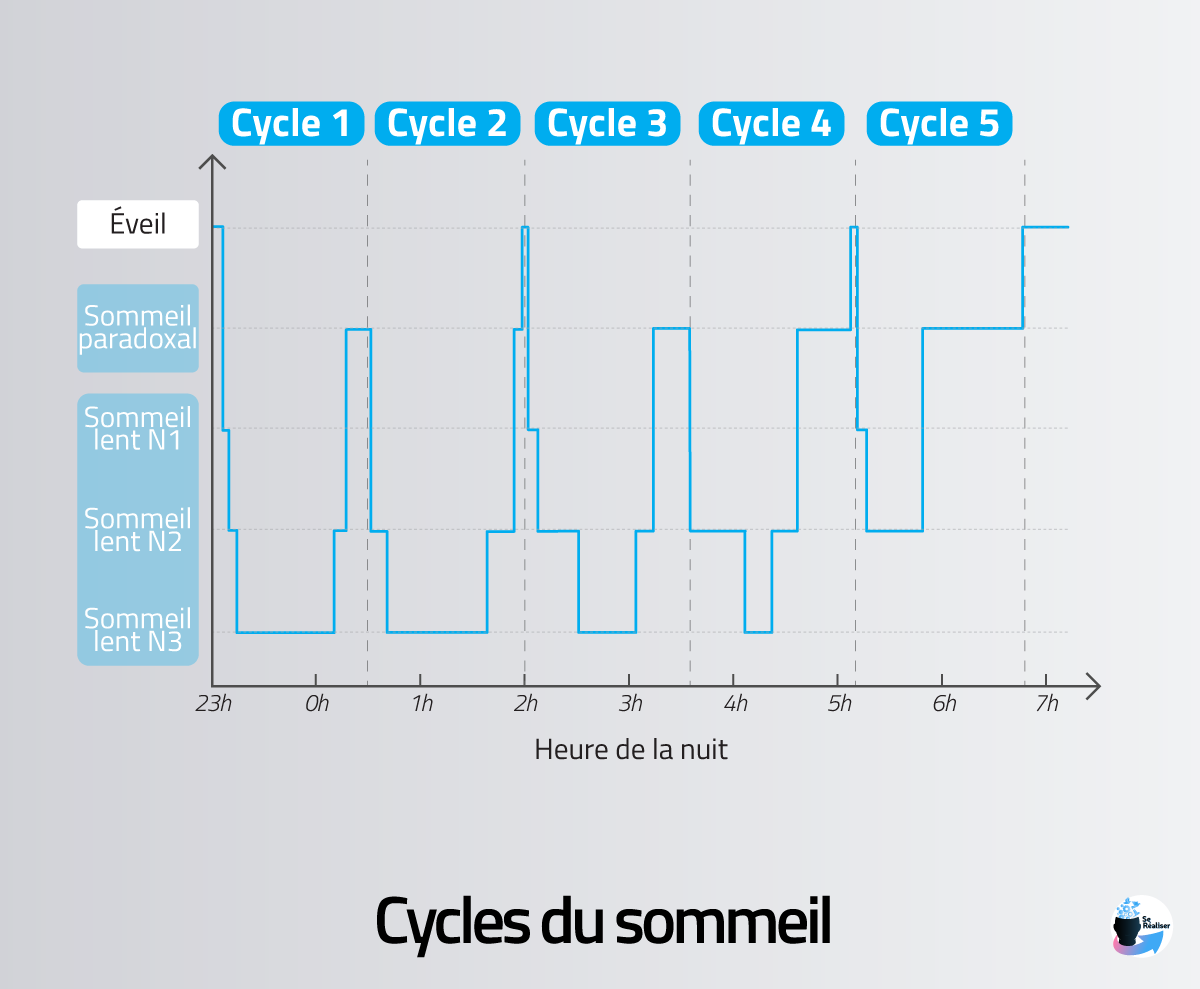
Les cycles du sommeil au cours d’une nuit :
Pour aller plus loin
Si le sujet vous intéresse tout particulièrement, je vous invite à lire l’excellent livre du Dr. Matthew Walker sur le sommeil, “Pourquoi nous dormons” . Ce dernier reprend de nombreux points abordés dans ce podcast en les approfondissant.
Qu’avez vous pensé de cet épisode ? Quelque chose à ajouter ou à partager ? Dites-le moi en commentaire !
Références
- Anothaisintawee, T., Reutrakul, S., Van Cauter, E., & Thakkinstian, A. (2016). Sleep disturbances compared to traditional risk factors for diabetes development : Systematic review and meta-analysis. Sleep Medicine Reviews, 30, 11‑24. https://doi.org/10.1016/j.smrv.2015.10.002
-
Bauducco, S. V., Flink, I. K., Jansson-Fröjmark, M., & Linton, S. J. (2016). Sleep duration and patterns in adolescents : Correlates and the role of daily stressors. Sleep Health, 2(3), 211‑218. https://doi.org/10.1016/j.sleh.2016.05.006
-
Bryant, P. A., Trinder, J., & Curtis, N. (2004). Sick and tired : Does sleep have a vital role in the immune system? Nature Reviews Immunology, 4(6), 457‑467. https://doi.org/10.1038/nri1369
-
Chen, Y., Cui, Y., Chen, S., & Wu, Z. (2017). Relationship between sleep and muscle strength among Chinese university students : A cross-sectional study. Journal of Musculoskeletal & Neuronal Interactions, 17(4), 327‑333.
-
Covassin, N., & Singh, P. (2016). Sleep Duration and Cardiovascular Disease Risk : Epidemiologic and Experimental Evidence. Sleep Medicine Clinics, 11(1), 81‑89. https://doi.org/10.1016/j.jsmc.2015.10.007
-
De Lorenzo, B. H. P., de Oliveira Marchioro, L., Greco, C. R., & Suchecki, D. (2015). Sleep-deprivation reduces NK cell number and function mediated by β-adrenergic signalling. Psychoneuroendocrinology, 57, 134‑143. https://doi.org/10.1016/j.psyneuen.2015.04.006
-
Grandner, M. A., Jackson, N. J., Pak, V. M., & Gehrman, P. R. (2012). Sleep disturbance is associated with cardiovascular and metabolic disorders : Sleep disturbance and cardiometabolic disorders. Journal of Sleep Research, 21(4), 427‑433. https://doi.org/10.1111/j.1365-2869.2011.00990.x
-
Hafner, M., Stepanek, M., Taylor, J., Troxel, W. M., & van Stolk, C. (2016). Why sleep matters—The economic costs of insufficient sleep (p. 100). RAND Corporation.
-
Irwin, M., McClintick, J., Costlow, C., Fortner, M., White, J., & Gillin, J. C. (1996). Partial night sleep deprivation reduces natural killer and celhdar immune responses in humans. The FASEB Journal, 10(5), 643‑653. https://doi.org/10.1096/fasebj.10.5.8621064
-
Ju, Y.-E. S., Lucey, B. P., & Holtzman, D. M. (2014). Sleep and Alzheimer disease pathology—A bidirectional relationship. Nature Reviews Neurology, 10(2), 115‑119. https://doi.org/10.1038/nrneurol.2013.269
-
Kleitman, N. (1987). Sleep and wakefulness. University of Chicago Press.
-
Knowles, O. E., Drinkwater, E. J., Urwin, C. S., Lamon, S., & Aisbett, B. (2018). Inadequate sleep and muscle strength : Implications for resistance training. Journal of Science and Medicine in Sport, 21(9), 959‑968. https://doi.org/10.1016/j.jsams.2018.01.012
-
Léger, D., Zeghnoun, A., Faraut, B., & Richar, J.-B. (2019). Le temps de sommeil, la dette de sommeil, la restriction de sommeil et l’insomnie chronique des 18-75 ans : Résultats du Baromètre de Santé publique France 2017. Bulletin Épidémilogique Hebdomadaire, 8‑9, 149‑160.
-
Manfredini, R., Fabbian, F., Cappadona, R., De Giorgi, A., Bravi, F., Carradori, T., Flacco, M., & Manzoli, L. (2019). Daylight Saving Time and Acute Myocardial Infarction : A Meta-Analysis. Journal of Clinical Medicine, 8(3), 404. https://doi.org/10.3390/jcm8030404
-
Milewski, M. D., Skaggs, D. L., Bishop, G. A., Pace, J. L., Ibrahim, D. A., Wren, T. A. L., & Barzdukas, A. (2014). Chronic Lack of Sleep is Associated With Increased Sports Injuries in Adolescent Athletes: Journal of Pediatric Orthopaedics, 34(2), 129‑133. https://doi.org/10.1097/BPO.0000000000000151
-
Naska, A. (2007). Siesta in Healthy Adults and Coronary Mortality in the General Population. Archives of Internal Medicine, 167(3), 296. https://doi.org/10.1001/archinte.167.3.296
-
Nedeltcheva, A. V., Kilkus, J. M., Imperial, J., Schoeller, D. A., & Penev, P. D. (2010). Insufficient sleep undermines dietary efforts to reduce adiposity. Annals of Internal Medicine, 153(7), 435‑441. https://doi.org/10.7326/0003-4819-153-7-201010050-00006
-
Pejovic, S., Basta, M., Vgontzas, A. N., Kritikou, I., Shaffer, M. L., Tsaoussoglou, M., Stiffler, D., Stefanakis, Z., Bixler, E. O., & Chrousos, G. P. (2013). Effects of recovery sleep after one work week of mild sleep restriction on interleukin-6 and cortisol secretion and daytime sleepiness and performance. American Journal of Physiology-Endocrinology and Metabolism, 305(7), E890‑E896. https://doi.org/10.1152/ajpendo.00301.2013
-
Pilcher, J. J., & Huffcutt, A. I. (1996). Effects of Sleep Deprivation on Performance : A Meta-Analysis. Sleep, 19(4), 318‑326. https://doi.org/10.1093/sleep/19.4.318
-
Polasek, T. M., Patel, F., Jensen, B. P., Sorich, M. J., Wiese, M. D., & Doogue, M. P. (2013). Predicted metabolic drug clearance with increasing adult age : Predicted metabolic clearance with ageing. British Journal of Clinical Pharmacology, 75(4), 1019‑1028. https://doi.org/10.1111/j.1365-2125.2012.04446.x
-
Rasch, B., & Born, J. (2013). About sleep’s role in memory. Physiological Reviews, 93(2), 681‑766. https://doi.org/10.1152/physrev.00032.2012
-
Salvas Shaar, M.-J., & Heninger Britton, K. (2011). Le Compas Bien-être : De la psychologie positive à la santé positive. In C. Martin-Krumm & C. Tarquinio (Éds.), Traité de psychologie positive (1ère édition, p. 495‑518). De Boeck.
-
Shin, J., & Kim, J. K. (2018). How a Good Sleep Predicts Life Satisfaction : The Role of Zero-Sum Beliefs About Happiness. Frontiers in Psychology, 9, 1589. https://doi.org/10.3389/fpsyg.2018.01589
-
Thomas, J. M., Kern, P. A., Bush, H. M., McQuerry, K. J., Black, W. S., Clasey, J. L., & Pendergast, J. S. (2020). Circadian rhythm phase shifts caused by timed exercise vary with chronotype. JCI Insight, 5(3), e134270. https://doi.org/10.1172/jci.insight.134270
-
von Ruesten, A., Weikert, C., Fietze, I., & Boeing, H. (2012). Association of Sleep Duration with Chronic Diseases in the European Prospective Investigation into Cancer and Nutrition (EPIC)-Potsdam Study. PLoS ONE, 7(1), e30972. https://doi.org/10.1371/journal.pone.0030972
-
Walker, M. P. (2019). Pourquoi nous dormons : Le pouvoir du sommeil et des rêves, ce que la science nous révèle (P. Soulat, Trad.).
-
Walker, M. P., & van der Helm, E. (2009). Overnight therapy? The role of sleep in emotional brain processing. Psychological Bulletin, 135(5), 731‑748. https://doi.org/10.1037/a0016570
-
Waters, F., Chiu, V., Atkinson, A., & Blom, J. D. (2018). Severe Sleep Deprivation Causes Hallucinations and a Gradual Progression Toward Psychosis With Increasing Time Awake. Frontiers in Psychiatry, 9, 303. https://doi.org/10.3389/fpsyt.2018.00303
-
Williamson, A. M. (2000). Moderate sleep deprivation produces impairments in cognitive and motor performance equivalent to legally prescribed levels of alcohol intoxication. Occupational and Environmental Medicine, 57(10), 649‑655. https://doi.org/10.1136/oem.57.10.649
Retrouvez la page consacrée au podcast ici : le podcast se réaliser
Mais aussi toutes les notes et précisions pour chaque épisode en suivant ce lien : pages des épisodes






Merci d’être passé(e) sur le site et d’avoir pris le temps de lire cet article ! J’espère que vous l’avez apprécié.
N’hésitez pas à me laisser un commentaire ci-dessous si vous avez des questions ou des remarques. Je fais de mon mieux pour lire et répondre à tous les commentaires postés sur le blog, alors ne soyez pas timide !
Et si vous appréciez le contenu proposé sur se-realiser.com, vous pouvez vous inscrire à notre newsletter (formulaire d’inscription dans la colonne de droite) pour rester au courant de toutes les actualités du site (pas de spam, pas de revente d’informations, rassurez-vous !).
Bravo Bastien! Extrêmement intéressant et pertinent. Quel problème ce manque de sommeil et/ou le sommeil de mauvaise qualité! Cela ruine la vie de certaines personnes et ce n’est pas facile de les “rééduquer” à bien dormir. Merci pour les trucs pratiques.
Merci Géraldine ! Content que cet épisode vous ai plu 🙂